糖尿病とは

食事を摂ると、消化・吸収された栄養素が全身の細胞に送り届けられ、エネルギー源として利用されます。一般的に、食事によって必要以上の栄養分を摂取したときでも、膵臓から分泌されるインスリンの働きによって、血液中のブドウ糖の量が過剰にならないよう、バランスをとることが出来るのです。
ところが、何らかの要因によって十分な量のインスリンが産生されなくなったり、産生されても適切に機能しなくなってしまうことがあります。その結果、血管内にブドウ糖が慢性的に過剰となる疾患が糖尿病です。
糖尿病の診断について
糖尿病の診断にあたっては、いくつかの要素を複合的に分析することが重要ですが、一応の目安として、空腹時血糖値が126㎎/dl以上の場合を糖尿病型、110~125㎎/dlが境界線(糖尿病予備群)としており、さらにヘモグロビンA1Cなどの検査値を絡めて判断します。
但し、企業や自治体などが行う定期健診の際に空腹時血糖値が高くなかったからと言って、安心は禁物です。血糖値は、食後は高くなりますし、食事などを長時間控えていると低くなる傾向があります。また、空腹時血糖値が正常であっても、食後血糖値が高い場合は注意が必要となります。
ご自身の血糖値の状態を継続的に把握していくため、定期的にかかりつけ医療機関を受診し、必要な検査やアドバイスを受けるようにすると良いでしょう。
このような症状の方はご相談を
- 健康診断などで「血糖値が高い」と指摘された
- 喉がよく渇く、水をよく飲む
- 尿の回数が増えた、尿のにおいが気になる
- 体重が急激に増加、または減少した
- 最近、疲れやすくなった
- 満腹感が得られない(いくらでも食べられる)
- 手足がしびれる
- 足がむくむ
- 皮膚が乾燥して痒い、皮膚に出来物ができやすくなった
- やけどや怪我をしても、あまり痛みを感じない
- 切り傷やその他の皮膚の傷が治りにくい
- 視力が落ちてきた、目がかすむ
- 意識が混濁することがある
など
糖尿病の種類
- 1型糖尿病
- 2型糖尿病
- 遺伝子異常によるもの
- 内分泌疾患や感染症などによるもの
- 妊娠糖尿病
1型糖尿病
インスリンを産生する膵臓の細胞が本来の機能を失っていき、十分な量のインスリンが分泌されなくなるタイプの糖尿病です。若年層で発症するケースが多いのですが、成人期に発症することもあります。
1型糖尿病はインスリンの絶対的分泌不足が原因のため、何らかの手段でインスリンを補充しなければなりません。一般的には、ペン型の注入器でインスリン製剤を皮下注射する「頻回注射法」、またはインスリンポンプという医療機器で補う「持続皮下インスリン注入法」が用いられます。
頻回注射法では、2種類のインスリン製剤を使い分けます。まずは1日を通じて安定的に分泌すべき基礎インスリン(持効型、中間型)を1日1~2回ほど注射します。これに加え、毎食前に追加インスリン(超即効型、即効型)を注射し、血糖値の急激な高まりに対応できるようにするのです。
これに対し、持続皮下インスリン注入法の場合は、1日に何度も行う注射は必要ありません。超即効型インスリン製剤を専用の医療機器にセットし、自動的に基礎分泌を補うとともに、食前にはポンプのボタンを操作することでインスリンを体内に補充することが出来ます。注入するインスリンの量をこまめに調節することにより、血糖値を安定化させていくのです。なお、皮膚に留置するカニューレは、2~3日ごとに交換します。
2型糖尿病
2型糖尿病は、インスリンの分泌低下やインスリンに対する反応性の低下により発症します。日本人の場合、インスリン抵抗性がそれほど高くないにもかかわらず2型糖尿病を発症するケースもかなり存在しています。
このタイプの糖尿病の原因は、主に生活習慣の乱れです。肥満、過食、糖質の過剰摂取、運動不足、ストレス、加齢などの環境因子によって血糖値が高い状態が続いてしまうのです。
なお、糖尿病を完治させることはできません。食事療法や運動療法などによって症状が一時的に治まることはありますが、一旦罹患したならば、一生つきあっていくことになります。もっとも、糖尿病そのものは治せなくても、血糖値を正常に保ち、それと同時に体重や血圧なども良好な状態に保つことにより、糖尿病による合併症のリスクを軽減することは十分に可能です。
血糖値を正常に保つうえで重要となるのが、継続的な血糖コントロールです。糖尿病専門医の指導のもと、まずは食事療法と運動療法を並行して行います。これだけで血糖値が正常になる患者さまも多くいらっしゃいます。
既に糖尿病が進行している場合や、食事療法などで血糖値などが改善しなかった場合は、内服薬による薬物療法などを行うことになります。
糖尿病の合併症について
糖尿病を長年にわたって放置していると、様々な臓器に異変が生じていき、命を落としてしまうこともあります。大血管に障害を及ぼす心筋梗塞や狭心症、脳梗塞は突然発症することも多く、注意が必要です。さらに、細小血管に障害を及ぼす糖尿病神経障害、糖尿病腎症、糖尿病網膜症は糖尿病の3大合併症と呼ばれています。
糖尿病神経障害
糖尿病の三大合併症の中で、比較的に早い段階で出現する症状であり、主に足や手の末梢神経に障害が起こります。「手足のしびれ」、「火傷や怪我をしても痛みを感じられない」といった神経障害がよく見られますが、この他にも、下痢や便秘、顔面神経麻痺、立ちくらみ、発汗障害、勃起障害、上肢や下肢の痛みや腫れなど多様な症状が出現します。
糖尿病腎症
高血糖の状態が続くと、腎臓内の糸球体という部分の毛細血管が損傷し、蛋白質と老廃物をうまく分離して濾過することが出来なくなります。これにより、だんだんと尿が生成できなくなり、腎不全や尿毒症を引き起こしかねない危険な合併症です。
悪化すると人工透析が必要となり、日常生活に大きな影響が及んできます。現在、人工透析を受ける最大要因が糖尿病性腎症だと言われています。
糖尿病網膜症
糖尿病が原因となり、目の網膜に影響が出る病気です。初期の段階では目立った自覚症状はありません。しかし、適切な治療を受けずに放置していると、血液中にブドウ糖がだぶつく状態が続き、網膜の血管が痛んでいきます。そして、病状がどんどん悪化していき、最終的には失明に至ることもあります。
もっとも、早期に発見し、病状が進行する前に治療を開始すれば失明などを回避することも可能ですので、健康診断などで糖尿病を指摘された方、血糖値が高めの方は、医療機関で定期的な治療を受けるようにしましょう。
診療時間
| 月 | 火 | 水 | 木 | 金 | 土 | 日祝 | |
|---|---|---|---|---|---|---|---|
| 9:00~12:30 | ー | ◎ | ー | ||||
| 14:30~18:00 | ー | ー | ー |
休診日:木曜・日曜・祝日
◎:土曜は9:00~13:00
※ 受付時間は午前・午後とも診療時間の最終30分前までになります。なお、初回受診の受付は午前は11:30まで、午後は16:30までとなっております。
- 院長
- 栗山 洋
- 診療内容
- 内科、糖尿病、睡眠時無呼吸症候群、脂質異常、高血圧、メタボリックシンドローム、痛風、予防接種、健康診断
- 電話番号
045-228-8666
- 所在地
- 横浜市中区相生町5-78
清栄ビル馬車道5階
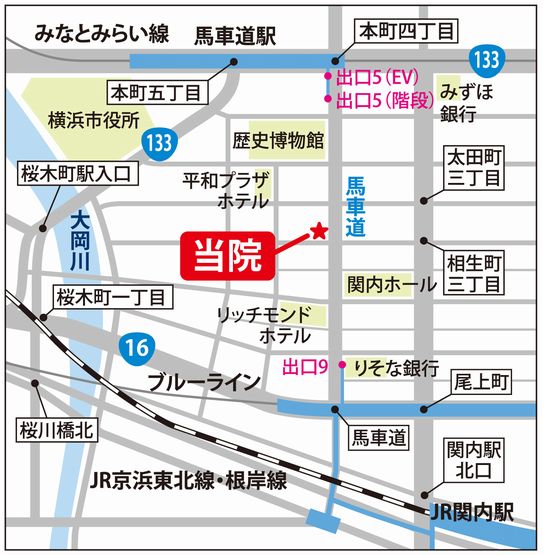
★当院5階:馬車道沿い・1階平安堂薬局 - アクセス
-
みなとみらい線「馬車道駅」5番出口より徒歩1分
横浜市営地下鉄ブルーライン線「関内駅」
9番出口より徒歩1分
JR 京浜東北線・根岸線「関内駅」北口より徒歩5分
JR 京浜東北線・根岸線・横浜線「桜木町駅」
南口より徒歩8分、新南口より徒歩7分